Văn bản
Thư viện ảnh
-
 27/02
27/02
<a...
-
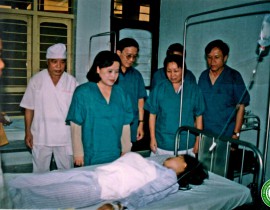 Thứ trưởng Bộ Y tế Nguyễn Thị Xuyên
Thứ trưởng Bộ Y tế Nguyễn Thị Xuyên
THỨ TRƯỞNG BỘ Y TẾ NGUYỄN THỊ XUYÊN <br />Đến thăm và làm việc với bệnh...
-
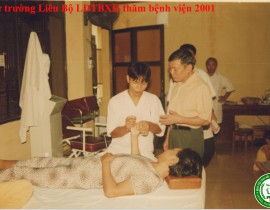 Thứ trưởng Bộ LĐTBXH Nguyễn Đình Liêu
Thứ trưởng Bộ LĐTBXH Nguyễn Đình Liêu
Thứ trưởng Bộ lao động thương binh và xã hội NGUYỄN ĐÌNH LIÊU THĂM VÀ LÀM VIỆC...
-
 Bộ trưởng Bộ Y tế Nguyễn Trọng Nhân
Bộ trưởng Bộ Y tế Nguyễn Trọng Nhân
Bộ trưởng Bộ Y tế NGUYỄN TRỌNG NHÂN làm việc với Bệnh viện năm 1995
-
 Chủ tịch UBND tỉnh Thanh Hóa
Chủ tịch UBND tỉnh Thanh Hóa
<div>Đ/C MAI XUÂN MINH - CHỦ TỊCH UBND TỈNH THANH HÓA <br />Đến thăm Bệnh...
Thống kê truy cập
- Đang truy cập282
- Hôm nay94,001
- Tháng hiện tại1,903,293
- Tổng lượt truy cập46,040,640
MỘT SỐ PHƯƠNG PHÁP CHĂM SÓC NIỆU KHOA CHO BỆNH NHÂN TỔN THƯƠNG TUỶ SỐNG
MỘT SỐ PHƯƠNG PHÁP CHĂM SÓC NIỆU KHOA
CHO BỆNH NHÂN TỔN THƯƠNG TUỶ SỐNG
CHO BỆNH NHÂN TỔN THƯƠNG TUỶ SỐNG
TS.Cầm Bá Thức
Bệnh viện Điều dưỡng Phục hồi chức năng TW.
Bệnh viện Điều dưỡng Phục hồi chức năng TW.
Kiểm soát đường tiết niệu bao gồm ba thành phần: não bộ (vỏ não, cầu não), vùng tuỷ cùng và các sợi thần kinh ngoại vi, cả ba thành phần này nối với nhau tạo thành những vòng nối rất phức tạp. Bình thường bàng quang chứa 400-500ml nước tiểu (dung tích bàng quang). Khi nước tiểu xấp xỉ 25% dung tích bàng quang (125-200ml) bắt đầu có cảm giác bàng quang đầy, cảm giác này được truyền qua sợi hướng tâm tới vùng tủy cùng và tới vỏ não qua cột sau tuỷ sống, nhưng đó chưa phải là thời gian thích hợp để đi tiểu, việc đi tiểu có thể liên tục bị ức chế bởi luồng ức chế từ vỏ não lên trung tâm tiểu tiện ở cầu não. Sự ức chế trung tâm tiểu tiện ở cầu não dẫn đến làm giảm luồng phó giao cảm và tăng luồng giao cảm và luồng thần kinh nội tại từ vùng tủy cùng, dẫn đến làm dãn cơ bàng quang và tăng chương lực cơ thắt cổ bàng quang và cơ niệu đạo gần, tăng hoạt động của cơ vân thắt ngoài cổ bàng quang tất cả các hoạt động này dẫn đến duy trì sự giữ nước tiểu. Khi bàng quang đầy nước tiểu thì có cảm giác buồn đi tiểu, lúc đó sự ức chế của vỏ não lên trung tâm tiểu tiện ở cầu não mất, dẫn đến làm tăng hoạt động của phó giao cảm và giảm hoạt động của thần kinh giao cảm và thần kinh nội tại dẫn đến gây co bóp cơ bài niệu (cơ bàng quang) phối hợp dãn cơ cổ bàng quang (đi tiểu).
* Sau tổn thương tuỷ sống: tổn thương tuỷ ở trên vùng tủy cùng: cơ bàng quang tăng hoạt làm bệnh nhân đi tiểu nhiều lần, cơ thắt tăng hoạt, rối loạn phối hợp cơ bàng quang - cơ thắt (DSD/Detrusor Sphincter Dyssynergia), hậu quả là trào ngược nước tiểu và là nguy cơ viêm thận; tổn thương ở các sợi thần kinh ngoại vi, đuôi ngựa hoặc vùng nón tủy gây giảm hoạt động của cả cơ bàng quang và cơ thắt dẫn đến ứ nước tiểu và dò dỉ nước tiểu.
Hậu quả của tổn thương tuỷ sống là: bệnh nhân đi tiểu không hết nước tiểu, nước tiểu tồn dư là yếu tố thuận lợi cho nhiễm khuẩn đường tiết niệu, nếu nhiễm khuẩn ngược dòng lên thận gây viêm thận là nguy cơ gây tử vong.
* Nguyên tắc chung trong điều trị bàng quang thần kinh (Neurogenic Bladder): Bàng quang tăng hoạt: thông tiểu sạch cách quãng 3-4h mỗi lần; 4-6lần mỗi ngày kết hợp giảm hoạt bàng quang: dùng một trong các phương pháp như thuốc (Oxybutynin), tiêm Botulinum Toxin vào cơ bàng quang, cắt rễ sau thần kinh cùng.v.v.. và uống nhiều nước (2-3lít mỗi ngày); Bàng quang giảm hoạt: Thông tiểu sạch cách quãng 3-4h mỗi lần; 4-6 lần mỗi ngày kết hợp uống nhiều nước.
* Các phương pháp cụ thể:
- Gom ngoài bằng bao cao su và ống dẫn rất thuận lợi, là cách kiểm soát nước tiểu tốt nhất đối với bệnh nhân nam liệt tứ chi không thể thực hiện tự thông tiểu cách quãng (thường kết hợp với cắt cơ thắt cổ bàng quang qua đường niệu đạo).
- Dùng tã lót bằng vải có khả năng thấm hút tốt để kiểm soát được nước tiểu rỉ ra để giữ cho vùng đáy chậu khô ở những bệnh nhân có khả năng đi tiểu hết nước tiểu nhưng bị dò rỉ nước tiểu liên tục.
- Đặt thông tiểu lưu: hoặc qua đường niệu đạo hoặc qua thành bụng, áp dụng khi các biện pháp khác thất bại hoặc để thuận lợi trong chăm sóc giai đoạn cấp.
- Thông tiểu vô khuẩn cách quãng: là biện pháp tốt nhất trong giai đoạn sốc tuỷ, ngăn ngừa nhiễm khuẩn niệu và tránh được biến chứng do đặt thông tiểu lưu nhưng gây tốn kém và chỉ thực hiện được ở các cơ sở y tế.
- Thông tiểu sạch cách quãng: là kỹ thuật thông tiểu mà ống thông “không tiệt khuẩn” nhưng được rửa “ rất sạch” để điều trị cho những bệnh nhân ứ nước tiểu và nhiễm khuẩn, cơ sở lý luận của phương pháp này là khi đưa ống thông không tiệt khuẩn vào nghĩa là đưa thêm vi khuẩn vào bàng quang, để vi khuẩn này có thể gây viêm được thì phải có thời gian làm quen môi trường và nhân lên một lượng đủ lớn (thường sau 3h), nhưng sau 3h ta đã thông để loại bỏ nó ra nên nó không thể gây viêm ở đường tiết niệu được. Hiện nay phương pháp này dùng phổ biến trên thế giới trong điều trị bàng quang thần kinh, ở Việt nam cũng được áp dụng từ năm 2003 tại các cơ sở Phục hồi chức năng như Bệnh viện Phục hồi chức năng và điều trị bệnh nghề nghiệp TP Hồ Chí Minh, Bệnh viện Phục hồi chức năng Trung ương, Bệnh viện Phục hồi chức năng Phú Yên, Đà Nẵng và Khánh Hoà.
- Thuốc kháng cholinergic: làm giảm co bóp cơ bàng quang (điều trị bàng quang tăng hoạt), thường dùng là Oxybutynin, có thể dùng đường uống hoặc pha với nước muối sinh lý bơm trong bàng quang sau thông tiểu. Có một số chế phẩm thế hệ mới như Ditropan 5mg, Driptane 5mg.
- Mở thông bàng quang trên xương mu: được một số tác giả khuyên dùng nhằm tránh các biến chứng do lưu thông tiểu đường niệu đạo kéo dài.
- Phẫu thuật cắt cơ thắt: ở các bệnh nhân nam tổn thương tuỷ cổ cao không tự đặt thông tiểu cách quãng được và phải sử dụng phương pháp dẫn lưu ngoài bằng bao cao su, thủ thuật cắt cơ thắt làm rộng đường ra của nước tiểu được chỉ định.
- Cấy cơ thắt nhân tạo cũng đã được thực hiện nhưng khá tốn kém và hiệu quả thấp nên không được áp dụng rộng rãi.
- Tiêm Botulinum Toxin vào cơ bàng quang là cách điều trị an toàn và hiệu quả ở các bệnh nhân liệt tủy tự đặt thông tiểu sạch cách quãng, rối loạn tiểu tiện do bàng quang tăng hoạt và kháng thuốc cholinergic. Người ta nội soi bàng quang qua đường niệu đạo và tiêm vào cơ bàng quang từ 20-30 vị trí trừ vùng tam giác (trigger zone).
- Tiêm xơ hoá quanh cổ bàng quang và niệu đạo: bệnh nhân bị dò rỉ nước tiểu liên tục do mất trương lực cơ thắt cổ bàng quang, sử dụng các thuốc kháng a-adrenergic hiệu quả thấp, việc làm tăng sức cản đường ra là cần thiết. Người ta tiêm xơ hoá xung quanh cổ bàng quang và niệu đạo, teflon là loại thuốc được dùng trong nhiều năm, nhưng gần đây cũng ít được dùng vì có một số biến chứng. Gần đây mỡ tự thân và bovine collagen cũng đã được thử và 1/3 số bệnh nhân được thử thấy có tác dụng tốt, phương pháp này ít gây biến chứng và thích hợp với bệnh nhân cao tuổi.
- Phẫu thuật làm rộng bàng quang (Augmentation Cystoplasty): phẫu thuật này được chỉ định cho những trường hợp bàng quang tăng hoạt dẫn tới giảm đàn hồi và sức chứa, không đáp ứng với các thuốc kháng cholinergic. Người ta sử dụng một đoạn hồi tràng dài chừng 30cm, xẻ dọc tạo thành tấm ruột hình chữ U; bàng quang chẻ đôi ở vùng vòm và khâu tấm ruột làm rộng bàng quang. Bệnh nhân vẫn phải đặt thông tiểu cách quãng và khả năng kiềm chế nước tiểu ở đường ra còn tốt. Biến chứng của phương pháp này bao gồm các biến chứng của gây mê, biến chứng chảy máu, bục vết mổ, nhiễm khuẩn. Do niêm mạc ruột có đặc điểm là tiết chất nhầy, đó là yếu tố thuận lợi cho vi khuẩn phát triển gây nhiễm khuẩn niệu.
- Phẫu thuật chuyển lưu kiềm chế (Urinary Continence Diversion): trong phẫu thuật này đoạn ruột không được sử dụng để làm rộng bàng quang mà được dùng làm ống dẫn nước tiểu ra thành bụng, cũng có thể xem phương pháp này như một phẫu thuật mở bàng quang ra da vĩnh viễn và bệnh nhân không phải đeo ống thông liên tục mà chỉ cần thông tiểu định kỳ theo giờ.
- Phẫu thuật cắt thần kinh (Denervation Procedure): phẫu thuật này được chỉ định cho bàng quang tăng hoạt. Về mặt lý thuyết có vẻ rất lý tưởng nhưng trên thực tế rất ít áp dụng. Phẫu thuật này cắt bỏ các rễ thần kinh cùng, làm mất chi phối thần kinh ngoại vi cận bàng quang. Kỹ thuật cắt rễ thần kinh chọn lọc hay thuốc gây độc thần kinh cũng đã được thử nghiệm (thường là rễ S3 một bên), kết quả cho thấy làm mất phản xạ bàng quang tạm thời.
- Kích thích điện tăng co bóp bàng quang: nhiều phương pháp kích thích điện cũng đã được thử nghiệm như phương pháp điện cực da, điện cực thành bàng quang, điện cực thần kinh chậu, điện cực rễ cùng và điện cực nón cùng. Hiện nay phương pháp rễ cùng còn được sử dụng trên lâm sàng ở các nước châu Âu. Điện cực được cấy vào rễ trước hoặc ở trong hoặc ở ngoài màng cứng. Để phòng ngừa phản xạ co bóp tự phát, chống trào ngược, thủ thuật cắt rễ sau S2, S3, S4 hai bên thường được thực hiện.
* Phát hiện và điều trị nhiễm khuẩn tiểu: nếu thấy nước tiểu đục và có mùi hôi thì cần uống nhiều nước, kết hợp với uống nước chanh hoặc vitamin C liều cao và tiếp tục thông tiểu sạch cách quãng (nếu đang sử dụng phương pháp này). Khi bệnh nhân có sốt và tăng bạch cầu, nước tiểu đục và có mùi hôi thậm chí lẫn máu thì dùng kháng sinh, thường dùng là nhóm Quinolon (Ciprofloxaxin) và Nitrofuratoin, Mictasol bleu, Micbibleucine khi dùng kháng sinh nên lưu ý giảm lượng nước uống để làm tăng độ tập trung kháng sinh ở đường tiết niệu.
Tác giả bài viết: TS. Cầm Bá Thức
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Thông báo
-
 QUYẾT ĐỊNH VỀ VIỆC BAN HÀNH DANH MỤC DỊCH VỤ CHĂM NUÔI NGƯỜI BỆNH
QUYẾT ĐỊNH VỀ VIỆC BAN HÀNH DANH MỤC DỊCH VỤ CHĂM NUÔI NGƯỜI BỆNH
-
 TIẾP NHẬN 03 TÌNH NGUYỆN VIÊN TỪ CƠ QUAN HỢP TÁC QUỐC TẾ NHẬT BẢN (JICA)
TIẾP NHẬN 03 TÌNH NGUYỆN VIÊN TỪ CƠ QUAN HỢP TÁC QUỐC TẾ NHẬT BẢN (JICA)
-
 HỘI NGHỊ TỔNG KẾT CÔNG TÁC XÂY DỰNG ĐẢNG, CÔNG TÁC BỆNH VIỆN, CÔNG TÁC CÔNG ĐOÀN VÀ THANH NIÊN NĂM 2025; TRIỂN KHAI PHƯƠNG HƯỚNG NHIỆM VỤ NĂM 2026
HỘI NGHỊ TỔNG KẾT CÔNG TÁC XÂY DỰNG ĐẢNG, CÔNG TÁC BỆNH VIỆN, CÔNG TÁC CÔNG ĐOÀN VÀ THANH NIÊN NĂM 2025; TRIỂN KHAI PHƯƠNG HƯỚNG NHIỆM VỤ NĂM 2026
-
 PHÁT ĐỘNG PHONG TRÀO THI ĐUA NĂM 2026 VÀ GIAI ĐOẠN 2026-2030
PHÁT ĐỘNG PHONG TRÀO THI ĐUA NĂM 2026 VÀ GIAI ĐOẠN 2026-2030
-
 BÁO CÁO TỔNG KẾT HOẠT ĐỘNG BỆNH VIỆN NĂM 2025 VÀ PHƯƠNG HƯỚNG NHIỆM VỤ NĂM 2026
BÁO CÁO TỔNG KẾT HOẠT ĐỘNG BỆNH VIỆN NĂM 2025 VÀ PHƯƠNG HƯỚNG NHIỆM VỤ NĂM 2026
Thăm dò ý kiến















